Komorbiditäten
Begleiterkrankungen

Bei den Ehlers-Danlos-Syndromen gibt eine Vielzahl von möglichen Begleiterkrankungen.
Einige dieser Begleiterkrankungen werden gehäuft zusammen beobachtet, auch wenn die wissenschaftlichen Belege zum Teil noch erforscht werden müssen. Die nachfolgende Auflistung möglicher Begleiterkrankungen hat nicht den Anspruch auf Vollständigkeit.
• ADHS/ADS
• Arthrose
• Augenerkrankungen (z.B. Netzhautablösung, hohe Myopie, Schielen, seltener Keratokonus)
• Autismus-Spektrum-Störungen (ASS)
• Beckenbodendysfunktion (PFD)
• Chiari-Malformation Typ 1
• Chronisches Fatigue Syndrom (ME/CFS)
• Craniomandibuläre Dysfunktion (CMD)
• Dysautonomien (Fehlregulation des vegetativen Nervensystems)
• Endometriose
• Fibromyalgie-Syndrom
• Gastrointestinale Erkrankungen (z.B. Reizdarm, Gastroparese, SIBO)
Ursachen, Diagnostik und Therapie nach Leitlinien
Was ist eine Gastroparese?
Die Gastroparese ist eine chronische Motilitätsstörung des Magens, bei der sich die Magenentleerung verzögert, ohne dass eine mechanische Blockade vorliegt. Die Nahrung verbleibt länger im Magen als physiologisch vorgesehen.
Typische Symptome sind:
- Übelkeit
- Erbrechen (teils von unverdauter Nahrung)
- Völlegefühl
- frühes Sättigungsgefühl
- Oberbauchbeschwerden
- Appetitverlust und Gewichtsveränderungen
Die Erkrankung kann die Lebensqualität erheblich einschränken.
Ursachen der Gastroparese
Die häufigsten Formen sind:
- Diabetische Gastroparese
- Idiopathische Gastroparese (ohne erkennbare Ursache)
- Postoperative oder postinfektiöse Formen
- Neurologische Erkrankungen
- Andere Erkrankungen (z.B. Bindegewebserkrankungen)
- Medikamentös bedingte Motilitätsstörungen
Internationale Leitlinien, unter anderem des American College of Gastroenterology (ACG) und der American Gastroenterological Association (AGA), betonen die sorgfältige Differenzialdiagnostik vor Diagnosestellung.
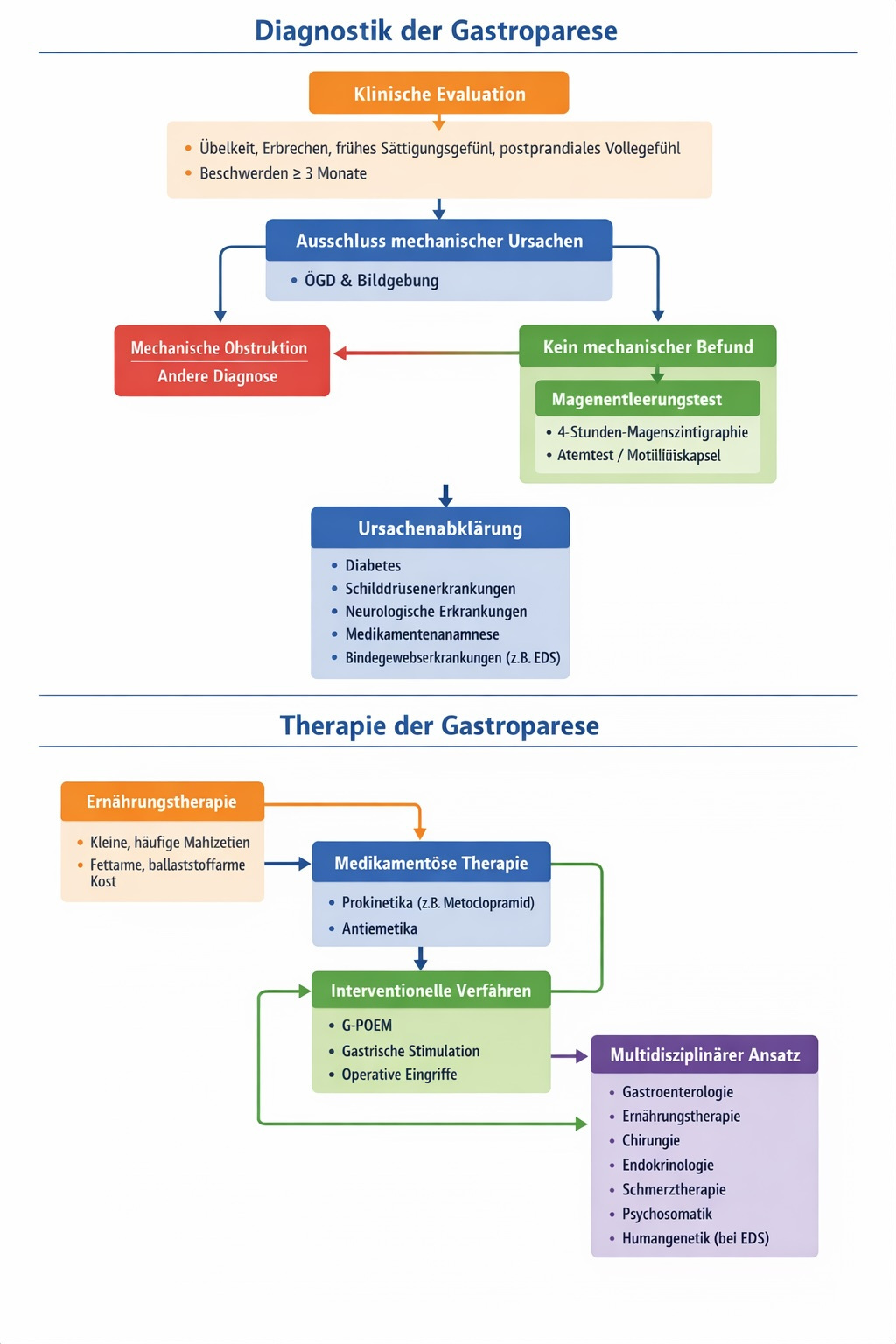
Diagnostik der Gastroparese (nach Leitlinien)
Die Diagnostik folgt klaren Kriterien, u. a. gemäß ACG- und AGA-Leitlinien.
1. Klinische Evaluation
Erfassung typischer Symptome:
- Übelkeit
- Erbrechen
- frühes Sättigungsgefühl
- postprandiales Völlegefühl
Dauer der Beschwerden: in der Regel ≥ 3 Monate.
2. Ausschluss mechanischer Ursachen
Vor Diagnosestellung muss eine mechanische Obstruktion ausgeschlossen werden, meist mittels:
- Ösophago-Gastro-Duodenoskopie (ÖGD)
- bildgebender Verfahren
3. Objektiver Nachweis der verzögerten Magenentleerung
Goldstandard ist die:
4-Stunden-Magenszintigrafie
Dabei wird die Entleerung einer standardisierten Testmahlzeit über vier Stunden gemessen. Alternativ können in spezialisierten Zentren Atemtests oder drahtlose Motilitätskapseln eingesetzt werden.
4. Ursachenabklärung
- Diabetes mellitus
- Schilddrüsenerkrankungen
- neurologische Erkrankungen
- Medikamentenanamnese
Bei klinischem Verdacht: Abklärung auf Bindegewebserkrankungen wie EDS
Eine genetische Diagnostik erfolgt nur bei entsprechender klinischer Indikation.
Therapie der Gastroparese (nach Leitlinien)
Die Behandlung erfolgt stufenweise und individualisiert.
1. Ernährungstherapie (Basis jeder Behandlung)
- Kleine, häufige Mahlzeiten
- Fett- und ballaststoffreduzierte Kost
- Gut kaubare oder pürierte Speisen
- Bei schwerer Ausprägung: Trinknahrung oder enterale Ernährung
Eine ernährungstherapeutische Begleitung ist empfohlen.
2. Medikamentöse Therapie
- Prokinetika (fördern die Magenentleerung)
- Metoclopramid (kurzfristig)
- Erythromycin (kurzfristig)
Metoclopramid ist derzeit das einzige in vielen Leitlinien empfohlene Medikament mit Zulassung für diese Indikation (unter Beachtung möglicher Nebenwirkungen).
- Antiemetika
Zur Kontrolle von Übelkeit und Erbrechen.
Die Therapie sollte regelmäßig auf Wirksamkeit und Nebenwirkungen überprüft werden.
3. Interventionelle Verfahren (bei therapierefraktären Verläufen)
Nur bei schwerer, persistierender Symptomatik:
- G-POEM (gastrische perorale endoskopische Myotomie)
- Gastrische elektrische Stimulation
- In Einzelfällen operative Verfahren
Diese Maßnahmen erfolgen in spezialisierten Zentren.
4. Multidisziplinärer Ansatz
Empfohlen wird eine interdisziplinäre Betreuung mit:
- Gastroenterologie
- Ernährungstherapie
- Chirurgie
- Endokrinologie
- Schmerztherapie
- Psychosomatik
- bei EDS: humangenetische und rheumatologische Mitbetreuung
Ziel ist nicht nur die Verbesserung der Magenentleerung, sondern vor allem die Symptomkontrolle und Steigerung der Lebensqualität.
Warum ist der Zusammenhang mit EDS klinisch relevant?
Die Erkenntnisse aus der Studie von Smieszek et al. legen nahe, dass Gastroparese bei manchen Betroffenen Teil eines systemischen Bindegewebs- oder Dysautonomie-Spektrums sein könnte.
Das hat praktische Konsequenzen:
- Sensibilisierung für Begleiterkrankungen
- frühere Diagnosestellung
- individuell angepasste Therapie
- bessere interdisziplinäre Versorgung
Gerade bei idiopathischer Gastroparese und zusätzlichen Hinweisen auf Hypermobilität oder Bindegewebsschwäche sollte an ein mögliches EDS gedacht werden.
Zusammenfassung
Die Gastroparese ist eine komplexe Motilitätsstörung mit unterschiedlichen Ursachen.
Die Diagnostik erfordert den objektiven Nachweis einer verzögerten Magenentleerung bei Ausschluss mechanischer Ursachen.
Die Therapie erfolgt leitliniengerecht stufenweise, von Ernährungstherapie über medikamentöse Behandlung bis hin zu interventionellen Verfahren.
Forschungsergebnisse deuten darauf hin, dass genetische und bindegewebsassoziierte Faktoren bei einem Teil der Patientinnen und Patienten insbesondere im Kontext der Ehlers-Danlos-Syndrome eine Rolle spielen könnten.
Leitlinien:
American Gastroenterological Association (AGA), Clinical Guideline on the Management of Gastroparesis, 2025. Link
American College of Gastroenterology (ACG), Clinical Guideline: Gastroparesis, 2022. Link
Europäischer Konsens (UEG & ESNM), Gastroparese: Empfehlungen für Diagnostik & Therapie. Link